Jueves, 01 junio 2023
Una nueva investigación sugiere que un subgrupo de pacientes con afecciones mentales como la esquizofrenia podría, en realidad, padecer una enfermedad autoinmune que ataca el cerebro

Una mujer en estado catatónico despertó tras 20 años y su historia podría cambiar la psiquiatría (José A. Alvarado Jr./ The Washington Post)
La joven estaba en estado catatónico, atrapada en el puesto de enfermeras, inmóvil, sin pestañear y sin saber dónde estaba o quién era.
Se llamaba April Burrell.
Antes de convertirse en paciente, April era una estudiante extrovertida y sobresaliente que estudiaba contabilidad en la Universidad de Maryland Eastern Shore. Pero tras un suceso traumático cuando tenía 21 años, April desarrolló repentinamente una psicosis y se perdió en un estado constante de alucinaciones visuales y auditivas. La ex alumna más aventajada del instituto ya no podía comunicarse, bañarse ni cuidar de sí misma.
A April le diagnosticaron una forma grave de esquizofrenia, una enfermedad mental -a menudo devastadora- que afecta aproximadamente al 1% de la población mundial y puede alterar drásticamente la forma en que los pacientes se comportan y perciben la realidad.
“Fue la primera persona a la que vi como paciente”, afirma Sander Markx, director de psiquiatría de precisión de la Universidad de Columbia, que en los 2000, cuando conoció a April, aún era estudiante de medicina. “Es, al día de hoy, la paciente más enferma que he visto”.
Pasarían casi dos décadas antes de que sus caminos volvieran a cruzarse. Pero en 2018, otro encuentro fortuito dio lugar a varios descubrimientos médicos que recuerdan a una escena de “Despertares”, el famoso libro y película inspirados en el despertar de pacientes catatónicos tratados por el fallecido neurólogo y escritor Oliver Sacks.
Markx y sus colegas descubrieron que, aunque la enfermedad de April era clínicamente indistinguible de la esquizofrenia, también padecía lupus, una enfermedad autoinmune subyacente y tratable que estaba atacando su cerebro.
Tras meses de tratamientos específicos -y más de dos décadas atrapada en su mente- April despertó.
El despertar de April -y el éxito del tratamiento de otras personas con afecciones similares- podría transformar la atención que se le da a algunos de los pacientes psiquiátricos más enfermos, muchos de los cuales languidecen en instituciones mentales.
Los investigadores que trabajan con el sistema de salud mental del estado de Nueva York han identificado a unos 200 pacientes con enfermedades autoinmunes, algunos internados desde hace años, a los que este descubrimiento podría ayudar.
Y científicos de todo el mundo, entre ellos de Alemania y Gran Bretaña, están llevando a cabo investigaciones similares, descubriendo que los procesos autoinmunes e inflamatorios subyacentes pueden ser más comunes de lo que se creía en pacientes con diversos síndromes mentales.
Aunque la investigación actual probablemente sólo ayude a un pequeño subgrupo de pacientes, el impacto del trabajo ya está empezando a remodelar la práctica de este área de la medicina, así como la forma en que se diagnostican y tratan muchos casos de enfermedades mentales.
“Estas son las almas olvidadas”, afirma Markx. “No solo estamos mejorando la vida de estas personas, sino que las estamos sacando de un lugar del que no creía que pudieran volver”.
Perder a April
Incluso cuando era una adolescente, creciendo en Baltimore, April ya mostraba signos de la estudiante universitaria de contabilidad en la que se convertiría más tarde. Llevaba la chequera de su padre y ayudaba a cobrar el alquiler de sus propiedades.
Vivía con él -que había servido en el ejército- y su madrastra, y es una de siete hermanos. Estaba muy centrada en los estudios y se desilusionaba si sacaba una B en una asignatura. Durante sus años en la secundaria, jugó al voleibol y su familia la recuerda como una persona muy capaz en todo. Ayudó a su padre a renovar sus docenas de propiedades de alquiler e, incluso, podía cablear enchufes y subirse a los tejados para alquitranarlos y repararlos.
Todos los indicios indicaban que prosperaba, gozaba de buena salud en general y no mostraba signos de angustia mental más allá de los dolores normales del crecimiento adolescente.
“April tenía un gran rendimiento”, afirma su hermanastro mayor, Guy Burrell. “Era muy simpática, muy extrovertida. Le encantaba la vida”.
Pero en 1995, su familia recibió una llamada de pesadilla de uno de sus profesores. April estaba fuera de sí y había sido hospitalizada. Los detalles eran confusos, pero parecía que April había sufrido una experiencia traumática, que el Post no describe para proteger su intimidad.
Tras pasar unos meses en un hospital psiquiátrico de corta estancia, le diagnosticaron esquizofrenia.
Su familia hizo todo lo posible por cuidarla, pero April necesitaba atención constante y, en los 2000, ingresó en el Centro Psiquiátrico Pilgrim para recibir cuidados de larga duración. Su familia la visitaba siempre que podía, haciendo el viaje de cuatro horas desde Maryland a Long Island una o dos veces al mes. Pero April estaba encerrada en su propio mundo de psicosis: a menudo parecía dibujar con los dedos lo que parecían cálculos y mantenía conversaciones consigo misma sobre transacciones financieras.
April era incapaz de reconocer a su familia y, mucho menos, de relacionarse con ella. No quería que la tocaran, abrazaran o besaran. Su familia sintió que la había perdido.
Un prometedor estudiante de medicina
Cuando a April le diagnosticaron esquizofrenia, Markx aún era un prometedor estudiante de medicina, a un océano de distancia, en la Universidad de Ámsterdam. Sus padres eran psiquiatras y él había crecido rodeado de psiquiatras y pacientes. Markx recuerda haber jugado de niño en los centros psiquiátricos de larga estancia donde trabajaban sus padres; nunca tuvo miedo de los pacientes ni del estigma asociado a sus enfermedades.
 Sander Markx, director de psiquiatría de precisión de la Universidad de Columbia, conoció a April Burrell cuando era estudiante de medicina en 2000 (José A. Alvarado Jr./ The Washington Post)
Sander Markx, director de psiquiatría de precisión de la Universidad de Columbia, conoció a April Burrell cuando era estudiante de medicina en 2000 (José A. Alvarado Jr./ The Washington Post)
Como becario Fulbright de visita en Estados Unidos, tomó la decisión de no dirigirse a los institutos más famosos sino que eligió el Pilgrim Psychiatric Center, un hospital estatal de Brentwood, Nueva York, donde muchos de los pacientes psiquiátricos más graves del estado viven durante meses, años o incluso el resto de sus vidas.
Fue durante sus primeros días en Pilgrim cuando conoció a April, un encuentro que -dijo- “lo cambió todo”.
“Se quedaba parada y miraba a la nada”, dijo Markx. “No se duchaba, no salía, no sonreía, no se reía y el personal de enfermería tenía que moverla”.
Como estudiante, Markx no estaba en condiciones de ayudarla. Siguió adelante con su carrera, pero siempre recordó a la joven congelada en el puesto de enfermeras.
Traer de vuelta a April
Casi dos décadas después, Markx ya tenía su propio laboratorio. Animó a uno de sus becarios de investigación a que trabajara en las trincheras y le sugirió que pasara tiempo con los pacientes del Pilgrim, como él había hecho años atrás.
En una extraordinaria coincidencia, el becario, Anthony Zoghbi, se encontró con un paciente catatónico, de pie, junto a la mesa de la enfermera. El joven regresó a Markx, conmocionado, y le contó lo que había visto.
“Fue como un déjà vu, porque empezó a contar la historia y yo sólo pensaba: ‘¿Se llama April?”.
Markx se quedó atónito al oír que poco había cambiado en la paciente a la que había visto casi dos décadas atrás. En los años transcurridos desde que se conocieron, April había seguido muchos tratamientos -antipsicóticos, estabilizadores del estado de ánimo y terapia electroconvulsiva-, todos en vano.
Markx consiguió el consentimiento de la familia para realizar un estudio médico completo. Convocó a un equipo multidisciplinar de más de 70 expertos de Columbia y de todo el mundo -neuropsiquiatras, neurólogos, neuroinmunólogos, reumatólogos, médicos especialistas en ética- para averiguar qué estaba pasando.
 Centro Psiquiátrico Pilgrim en Brentwood (AP)
Centro Psiquiátrico Pilgrim en Brentwood (AP)
La primera prueba concluyente fue su análisis de sangre: su sistema inmunitario producía grandes cantidades y tipos de anticuerpos que atacaban su organismo. Los escáneres cerebrales mostraron que estos anticuerpos estaban dañando los lóbulos temporales de su cerebro, zonas cerebrales implicadas en la esquizofrenia y la psicosis.
El equipo planteó la hipótesis de que estos anticuerpos podían haber alterado los receptores que se unen al glutamato, un importante neurotransmisor, alterando la forma en que las neuronas pueden enviarse señales entre sí.
Aunque April presentaba todos los signos clínicos de la esquizofrenia, el equipo creía que la causa subyacente era el lupus, un complejo trastorno autoinmune en el que el sistema inmunitario se vuelve contra su propio cuerpo, produciendo muchos anticuerpos que atacan la piel, las articulaciones, los riñones u otros órganos. Pero los síntomas de April no eran los típicos y no había signos externos evidentes de la enfermedad; el lupus sólo parecía afectar a su cerebro.
Al parecer, la enfermedad autoinmune respondía a una causa biológica específica -y un posible objetivo de tratamiento- de los problemas neuropsiquiátricos que April padecía. No estaba claro si su trauma anterior había desencadenado la enfermedad o si no tenía relación con su estado.
El diagnóstico hizo que Markx se preguntara cuántos pacientes como April habían pasado desapercibidos y se habían descartado como intratables.
“No sabemos cuántas de estas personas hay ahí fuera pero tenemos a una persona sentada frente a nosotros, y tenemos que ayudarla”, dijo Markx.
Despertar tras dos décadas
El equipo médico se puso manos a la obra para combatir el descontrolado sistema inmunitario de April y la sometió a un tratamiento intensivo de inmunoterapia para el lupus neuropsiquiátrico. Cada mes, durante seis meses, April recibiría “pulsos” cortos pero potentes de esteroides intravenosos durante cinco días, además de una dosis única de ciclofosfamida, un fármaco inmunosupresor de gran potencia utilizado normalmente en quimioterapia y tomado del campo de la oncología. También fue tratada con rituximab, un fármaco desarrollado inicialmente para el linfoma.
El tratamiento es agotador y requiere un descanso de un mes entre cada una de las seis rondas para permitir que el sistema inmunitario se recupere. Pero April empezó a mostrar signos de mejoría casi de inmediato.
Como parte de una prueba cognitiva estándar conocida como Evaluación Cognitiva de Montreal (MoCA), se le pidió que dibujara un reloj, una forma habitual de evaluar el deterioro cognitivo. Antes del tratamiento, se encontraba al nivel de un paciente con demencia, dibujando garabatos indescifrables.
Sin embargo, tras las dos primeras rondas de tratamiento, fue capaz de dibujar medio reloj, como si una mitad de su cerebro hubiera vuelto a funcionar, explica Markx.
Tras la tercera ronda de tratamiento, un mes después, el reloj tenía un aspecto casi perfecto.
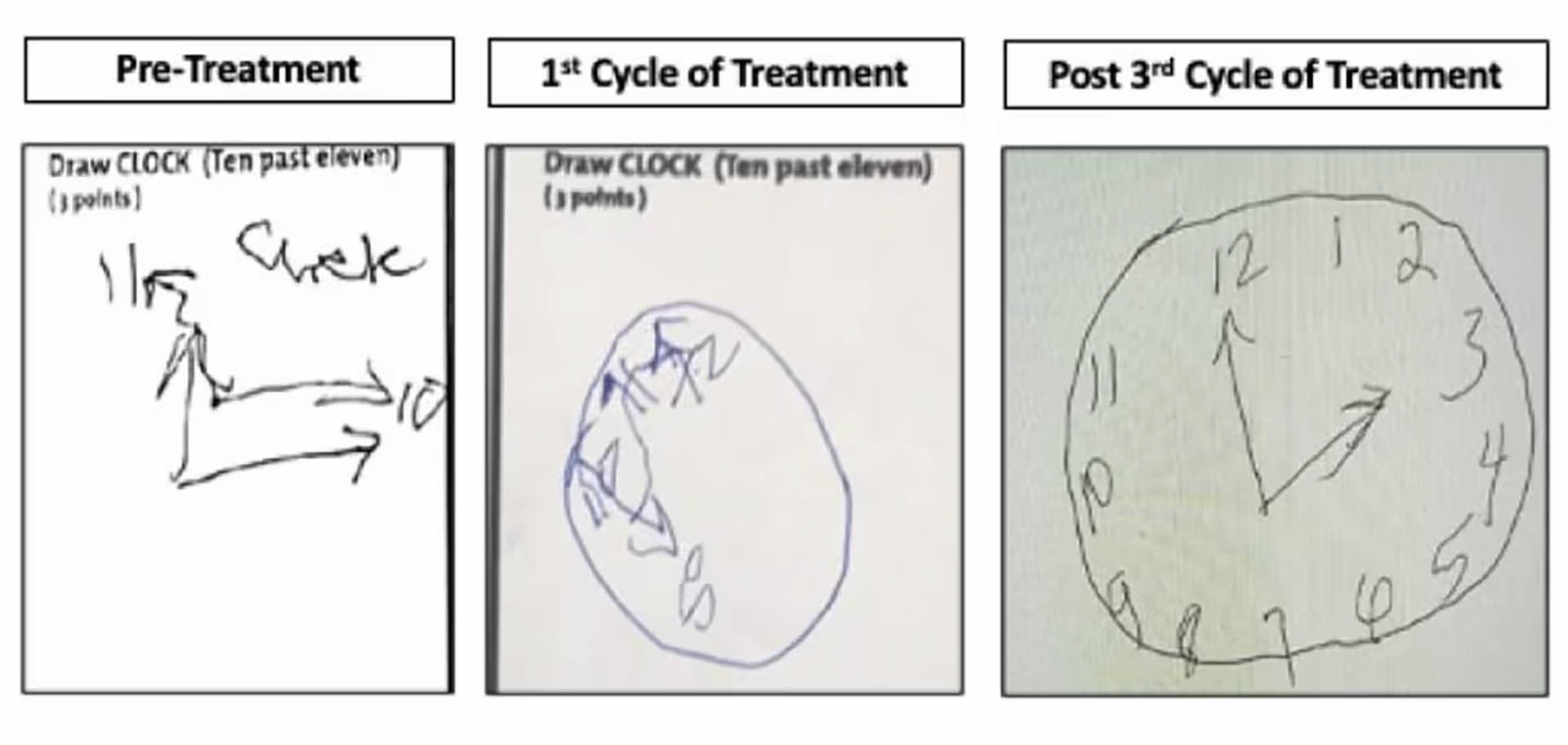 Dibujar un reloj es una forma habitual de evaluar el deterioro cognitivo. Estos relojes, dibujados por April, muestran lo mucho que la estaba ayudando el régimen de tratamiento (Cortesía de Sander Markx)
Dibujar un reloj es una forma habitual de evaluar el deterioro cognitivo. Estos relojes, dibujados por April, muestran lo mucho que la estaba ayudando el régimen de tratamiento (Cortesía de Sander Markx)
A pesar de esta mejora, su psicosis persistía. Como resultado, algunos miembros del equipo querían trasladar a April de nuevo al Centro Psiquiátrico Pilgrim, dijo Markx. En ese momento, Markx tenía que viajar a casa, a los Países Bajos, y temía que, en su ausencia, April fuera devuelta a Pilgrim.
El día en que Markx tenía previsto volar, entró por última vez en el hospital para ver cómo estaba su paciente, a la que solía encontrar sentada en el comedor en estado catatónico.
Pero cuando Markx entró, April no parecía estar allí. En su lugar, vio a otra mujer sentada en la habitación.
“No se parecía a la persona que conocía desde hacía 20 años y que había visto tan deteriorada”, dijo Markx. “Me acerqué un poco más y pensé: ‘Madre mía. Es ella’”.
Era como si April hubiera despertado después de más de 20 años.
Un reencuentro feliz
“Siempre he querido que mi hermana volviera a ser quien era”, dijo Guy Burrell.
En 2020, April fue considerada mentalmente competente para recibir el alta del hospital psiquiátrico donde había vivido durante casi dos décadas, y se trasladó a un centro de rehabilitación.
Debido a las restricciones de visita relacionadas con el coronavirus, el reencuentro cara a cara con su familia se retrasó hasta el año pasado. El hermano de April, su cuñada y sus hijos pudieron por fin visitarla en un centro de rehabilitación, y la situación fue alegre y estuvo llena de lágrimas.
“Cuando entró, parecía una persona nueva”, dijo Guy Burrell. “Nos conocía a todos, recordaba cosas diferentes de cuando era niña”.
En un vídeo del reencuentro se ve que April aún estaba tímida y frágil. Pero su familia dijo que recordaba la casa de su infancia en Baltimore, las notas que sacaba en el colegio, haber sido dama de honor en la boda de su hermano… aparentemente todo hasta el momento en que los procesos inflamatorios autoinmunes empezaron a afectar a su cerebro. Incluso reconoció a su sobrina, a la que April sólo había visto de niña y que ahora es una mujer adulta. Cuando su padre entró en la videollamada, April comentó: “Oh, has perdido el pelo”, y se echó a reír, recuerda Guy Burrell.
La familia se sintió como si hubiera sido testigo de un milagro.
“Me abrazaba, me tomaba de la mano”, dijo Guy Burrell. “Podríamos haber organizado una fiesta porque estábamos muy contentos. No la veíamos así desde hacía una eternidad”.
“Fue como si hubiera vuelto a casa”, dijo Markx. “Nunca pensamos que eso fuera posible”.
Encontrar a más pacientes olvidados
Markx habló de cómo, cuando era adolescente, vio la adaptación cinematográfica de “Despertares”, de Oliver Sacks, con Robin Williams y Robert DeNiro, y cómo le había obsesionado. “La idea de que la gente se va a estos institutos mentales y que aún así vuelven, eso siempre se me ha quedado grabado”, dijo.
Antes de su muerte en 2015, Sacks había hablado con Markx sobre los descubrimientos relacionados con pacientes como April. Sacks, también profesor de la Universidad de Columbia, tenía un interés personal en este trabajo porque tenía un hermano con esquizofrenia.
 Sander Markx (izquierda) y Oliver Sacks en el Instituto Psiquiátrico del Estado de Nueva York en 2012 (Eve Vagg)
Sander Markx (izquierda) y Oliver Sacks en el Instituto Psiquiátrico del Estado de Nueva York en 2012 (Eve Vagg)
“Su trabajo me da esperanzas sobre los resultados que podemos conseguir con nuestros pacientes, que nunca antes habría soñado posibles, ya que se trata de verdaderos casos de ‘Despertares’ en los que las personas pueden volver a casa con sus familias a vivir su vida”, dijo Sacks, según las notas que guarda Markx. La declaración fue confirmada por Kate Edgar, editora personal de Sacks durante muchos años y directora ejecutiva de la Fundación Oliver Sacks.
Tras la inesperada recuperación de April, el equipo médico emitió una alerta al sistema hospitalario para identificar a cualquier paciente con anticuerpos indicadores de enfermedades autoinmunes. Unos meses más tarde, Anca Askanase, una reumatóloga de Columbia que había formado parte del equipo de tratamiento de April, se puso en contacto con Markx. “Creo que hemos encontrado a nuestra chica”, dijo.
Recuperar a Devine
Cuando Devine Cruz tenía 9 años, empezó a oír voces. Al principio, las voces se peleaban entre sí. Pero, a medida que crecía, las voces comenzaron a hablar de ella. Una noche, las voces la incitaron a suicidarse.
Durante más de una década, la joven entró y salió de hospitales para recibir tratamiento. Sus síntomas incluían alucinaciones visuales y auditivas, así como delirios que le impedían llevar una vida normal.
 Devine Cruz a los 8 años (Cortesía de Devine Cruz)
Devine Cruz a los 8 años (Cortesía de Devine Cruz)
Finalmente, Devine fue diagnosticada con trastorno esquizoafectivo, que puede presentar síntomas tanto de esquizofrenia como de trastorno bipolar. También se le diagnosticó discapacidad intelectual.
Tomaba una larga lista de fármacos -dos antipsicóticos, litio, clonazepam, Ativan y benztropina- que le provocaban una serie de efectos secundarios pero no resolvían todos sus síntomas. A menudo no era consciente de lo que le pasaba, tenía el pelo revuelto y los medicamentos la hacían temblar y babear, según sus médicos.
También tenía lupus, que le habían diagnosticado cuando tenía unos 14 años, aunque los especialistas nunca habían establecido una relación entre la enfermedad y su salud mental.
Cuando Markx y su equipo encontraron a Devine, ella tenía 20 años y mantenía la firme ilusión de que estaba embarazada a pesar de las múltiples pruebas de embarazo negativas.
“Entonces, probablemente, se encontraba en su peor momento”, afirma Sophia Chaudry, investigadora en psiquiatría de precisión del Centro Médico de la Universidad de Columbia, que participó activamente en el tratamiento de Devine.
En agosto, el equipo médico le prescribió infusiones inmunosupresoras mensuales de corticosteroides y fármacos quimioterápicos, un régimen similar al que April había recibido unos años antes. En octubre, ya había signos espectaculares de mejoría.
“Ella decía: ‘Sí, tengo que irme . Me he estado perdiendo de muchas cosas’”, comentó Markx.
 Markx, a la izquierda, y Devine Cruz en Nueva York en marzo. (José A. Alvarado Jr./ The Washington Post)
Markx, a la izquierda, y Devine Cruz en Nueva York en marzo. (José A. Alvarado Jr./ The Washington Post)
Tras varios tratamientos, Devine empezó a ser consciente de que las voces de su cabeza eran distintas de las reales, señal de que estaba volviendo a conectar con la realidad. Terminó su sexta y última ronda de infusiones en enero.
En marzo, se encontraba lo bastante bien como para reunirse con un periodista. “Siento que ya estoy mejor”, dijo durante una conversación en la oficina de Markx en el Instituto Psiquiátrico del Estado de Nueva York, donde fue tratada. “Me siento como la persona que se suponía que debía ser durante toda mi vida”.
Su presencia durante la entrevista fue, al principio, tímida e infantil. Dijo que su excitación y ansiedad por hablar de su historia le recordaban a cómo se sentía en el colegio el día antes de una gran excursión.
Aunque había perdido unos 10 años de su vida a causa de la enfermedad, recuerda muchos detalles. De niña, no sabía cómo explicar a su familia por lo que estaba pasando y, a menudo, se aislaba en su habitación.
“Como la crisis era tan grave, me sentía como si estuviera muda”, cuenta Devine. “Hablaba sin sentido, para que no entendieran lo que decía”.
Devine aún recuerda cómo sonaban las voces y las imágenes a menudo perturbadoras con las que alucinaba: una mano que bajaba del techo mientras estaba recostada en la cama, y la enfermera espeluznante con la cabeza torcida y los dientes negros que se le acercó en el hospital.
Recuerda la paranoia que sentía a veces. “Pensaba que el mundo se acababa, que la policía iba por mí”.
Pero también recuerda aquella fatídica primera llamada telefónica con Markx, cuando se enteró de que su lupus podía estar afectándole al cerebro. Recuerda que se preguntó: “Si me afecta al cerebro, ¿qué tiene que ver con mi enfermedad mental?”.
Según sus médicos, su recuperación es notable por varias razones. Las voces y las visiones han cesado y ya no cumple los criterios del trastorno esquizoafectivo ni de la discapacidad intelectual, dijo Markx.
En una reciente evaluación neuropsiquiátrica, Devine no sólo dibujó un reloj perfecto sino que, también, le preguntó al médico cómo estaba -un nivel de compromiso que a la doctora le pareció tan sorprendente que lo anotó en el informe-.
 A Sophia Chaudry, médica del laboratorio de Markx, le fue asignado el cuidado de Devine y la acompañaba a sus tratamientos cuando su familia no estaba disponible (José A. Alvarado Jr./The Washington Post)
A Sophia Chaudry, médica del laboratorio de Markx, le fue asignado el cuidado de Devine y la acompañaba a sus tratamientos cuando su familia no estaba disponible (José A. Alvarado Jr./The Washington Post)
Pero lo más importante es que ahora Devine reconoce que sus delirios anteriores no eran reales. Esta toma de conciencia es muy importante porque muchos enfermos mentales graves nunca llegan a comprenderlo, afirma Chaudry.
Hoy, Devine vive con su madre y lleva una vida más activa y comprometida. La ayuda a cocinar, va al supermercado y toma el transporte público para ir a sus citas. Incluso cuida a los hijos pequeños de sus hermanos, con quienes escucha música, va al parque o ve películas como “Frozen 2″, responsabilidades que su familia nunca le habría confiado antes de su recuperación.
Está agradecida por su tratamiento y por el equipo que lo hizo posible. “Sin su ayuda, no estaría aquí”, dice Devine.
“Me siento más emocionada”, dijo. “Como si empezara un nuevo capítulo”.
Ampliar la búsqueda de más pacientes
Aunque es probable que sólo un subconjunto de las personas diagnosticadas con esquizofrenia y trastornos psicóticos padezcan una enfermedad autoinmune subyacente, Markx y otros médicos creen que es probable que haya muchos más pacientes cuyos trastornos psiquiátricos estén causados o exacerbados por problemas autoinmunes.
 Devine Cruz, a la izquierda, y su hermana gemela, Destiny, alrededor de los 5 años (Cortesía de Devine Cruz)
Devine Cruz, a la izquierda, y su hermana gemela, Destiny, alrededor de los 5 años (Cortesía de Devine Cruz)
Los casos de April y Devine también ayudaron a inspirar el desarrollo del Centro SNF de Psiquiatría de Precisión y Salud Mental de Columbia, que lleva el nombre de la Fundación Stavros Niarchos, que donó 75 millones de dólares en abril. Su objetivo es desarrollar nuevos tratamientos basados en causas genéticas y autoinmunes específicas de las enfermedades psiquiátricas, explicó Joseph Gogos, codirector del Centro SNF.
Markx afirmó que ha comenzado a atender y tratar a unos 40 pacientes desde la apertura del establecimiento. El Centro SNF está trabajando con la Oficina de Salud Mental del Estado de Nueva York, que supervisa uno de los mayores sistemas públicos de salud mental de Estados Unidos, para llevar a cabo la secuenciación del genoma completo y el cribado de autoinmunidad en pacientes ingresados en centros de larga estancia.
Para “los más discapacitados, los más enfermos entre los enfermos, incluso si podemos ayudar sólo a una pequeña fracción de ellos, al hacer estos análisis detallados, eso vale algo”, dijo Thomas Smith, jefe médico de la Oficina de Salud Mental del Estado de Nueva York. “Estás ayudando a salvar la vida de alguien, a sacarlo del hospital, a que viva en la comunidad, a que vuelva a casa”.
Se está debatiendo la posibilidad de ampliar la búsqueda también a los 20.000 pacientes ambulatorios en el sistema estatal de Nueva York. Los trastornos psiquiátricos graves, como la esquizofrenia, tienen más probabilidades de ser tratados insuficientemente en grupos de personas más desprotegidas. Y trastornos autoinmunes como el lupus afectan de forma desproporcionada y con mayor gravedad a mujeres y personas de color.
Cambiar la atención psiquiátrica
La comunidad científica sigue debatiendo cuántas personas se beneficiarán finalmente de la investigación. Pero la investigación ha despertado entusiasmo por la posibilidad de comprender mejor lo que ocurre en el cerebro durante una enfermedad mental grave.
“Creo que nosotros, como neurocientíficos básicos, estamos ahora en condiciones -tanto conceptual como tecnológicamente- de contribuir y es nuestra responsabilidad hacerlo”, afirmó Richard Axel, premio Nobel y codirector del Zuckerman Mind Brain Behavior Institute de Columbia.
Las nuevas investigaciones apuntan a la inflamación y la disfunción inmunológica como posibles causas de diversos trastornos neuropsiquiátricos, como la esquizofrenia, la depresión y el autismo.
“Abre nuevas posibilidades de tratamiento a pacientes que antes eran tratados de forma muy diferente”, afirma Ludger Tebartz van Elst, catedrático de Psiquiatría y Psicoterapia de la Clínica Médica Universitaria de Friburgo, Alemania.
En un estudio, publicado el año pasado en Molecular Psychiatry, Tebartz van Elst y sus colegas identificaron 91 pacientes psiquiátricos con presuntas enfermedades autoinmunes e informaron de que las inmunoterapias beneficiaron a la mayoría de ellos.
Belinda Lennox, jefa del departamento de psiquiatría de la Universidad de Oxford, está inscribiendo pacientes en ensayos clínicos para comprobar la eficacia de la inmunoterapia en pacientes con psicosis autoinmune.
Además de las afecciones autoinmunes más comunes, los investigadores también han identificado 17 enfermedades, muchas de ellas con diferentes síntomas neurológicos y psiquiátricos, en las que los anticuerpos se dirigen específicamente a las neuronas, explica Josep Dalmau, neurólogo del Hospital Clínic de la Universidad de Barcelona. Dalmau identificó por primera vez una de las más comunes de estas enfermedades, denominada encefalitis autoinmune por receptores anti-NMDA.
A raíz de la investigación, los controles de marcadores inmunológicos en pacientes psicóticos ya son rutinarios en Alemania, donde los psiquiatras recogen regularmente muestras de líquido cefalorraquídeo.
Markx también realiza pruebas similares con sus pacientes. Cree que los análisis de sangre de alta sensibilidad y bajo coste para detectar distintos anticuerpos deberían formar parte del protocolo estándar de cribado de la psicosis.
George Yancopoulos, cofundador y presidente de la empresa farmacéutica Regeneron, afirma que también se vislumbra en el horizonte una inmunoterapia más selectiva, en lugar de los actuales “enfoques de mazazo” que suprimen el sistema inmunitario a gran escala.
“Creo que estamos a las puertas de una nueva era. Esto es sólo el principio”, afirma Yancopoulos.
En junio, Markx presentará los resultados en una conferencia organizada por la Fundación Stavros Niarchos y Devine estará allí para compartir su historia con sus propias palabras.
“El mensaje que quiero transmitir a la gente es que hay tiempo para curarse”, afirma Devine. “Hay tiempo para curarse de muchos obstáculos a los que uno se ha enfrentado en la vida”.
El futuro de pacientes como April y Devine
April, que cumple 50 años este año, ha vivido en un centro de rehabilitación durante los últimos tres años. Su familia sigue visitándola pero, recientemente, ha sufrido una regresión porque no estaba recibiendo los cuidados adecuados, explica Markx quien, junto con la familia de la paciente, mantienen el optimismo de que mejorará tras reanudar el tratamiento.
 Devine Cruz, sufrió episodios psicóticos y mostró síntomas de esquizofrenia, antes de recibir tratamiento para sus problemas autoinmunes que resultó en la resolución de sus síntomas psiquiátricos. (José A. Alvarado Jr./ The Washington Post)
Devine Cruz, sufrió episodios psicóticos y mostró síntomas de esquizofrenia, antes de recibir tratamiento para sus problemas autoinmunes que resultó en la resolución de sus síntomas psiquiátricos. (José A. Alvarado Jr./ The Washington Post)
“No querría que la sociedad se rindiera con ella o con gente como ella”, dijo Guy Burrell.
Devine, que ahora tiene 21 años, sigue viviendo con su familia, escribe poesía y espera, en un futuro, poder ayudar a los demás, posiblemente como terapeuta artística. Sigue necesitando apoyo tras perder más de una década de su infancia.
Desde el punto de vista psicológico, su experiencia se asemeja con la de haber estado en coma durante 10 años y luego despertar “y que el mundo siga adelante”, afirma Steven Kushner, codirector del Centro SNF. El equipo de tratamiento está trabajando para ayudar a Devine y a otros pacientes a recuperar el tiempo perdido y a desenvolverse en la vida después de la recuperación.
Devine dijo que quiere ayudar a motivar a otros en sus luchas. Cuando se le pidió que compartiera un fragmento de su poesía, eligió “La curación”, que dice:
“Hola, querida,
Sé que estás luchando, luchando por saber qué está mal y qué está bien.
Averiguar si es demasiado tarde para empezar algo.
Empezando basada en el miedo
¿Es siquiera real?
Tómate tu tiempo querida, no hay necesidad de apresurarse.
Eres valiosa para los que te rodean…
No estás sola porque el mundo tiene hermosas creaciones hechas sólo para ti”.
– Devine Cruz
© The Washington Post 2023

